|
Padaczka nie jest odrębną jednostką chorobową. Określa się tak
zespół objawów towarzyszących wielu schorzeniom ośrodkowego układu
nerwowego.
Objawy te są spowodowane nadmiernymi wyładowaniami neuronów i
nieprawidłowym rozprzestrzenianiem się pobudzenia w mózgu.
Charakterystyczne są tu napady padaczkowe, którym towarzyszą objawy
somatyczne, wegetatywne i psychiczne. Napady te powtarzają się z
elektroencefalograficznego (EEG).
Napady mogą
być różne

Napady padaczkowe mają różne formy. Podczas dużych (grand
mal) uogólnionych napadów toniczno-klonicznych chory nagle
traci przytomność, upada, następuje gwałtowne, toniczne napięcie
mięśni całego ciała, podczas którego często obserwuje się odgięcie
głowy do tyłu i wyprężenie kończyn. W tym czasie ustaje oddychanie,
co powoduje narastanie sinicy. Po kilku, kilkunastu sekundach ciałem
wstrząsają silne uogólnione drgawki kończyn i głowy. Chory może
wtedy przygryźć język, a także bezwiednie oddać mocz. Powoli zaczyna
oddychać, ale jeszcze przez jakiś czas jest nieprzytomny, a po
ustaniu napadu senny i rozkojarzony.
U niektórych osób występują tzw. małe napady (petit mal) mające
formę krótkich napadów nieświadomości (absences)
i drgawek ogniskowych typu ruchowego, czuciowego i psychoruchowego.
Chory na chwilę przerywa wykonywaną czynność, na moment wyłącza się,
nie nawiązuje kontaktu z otoczeniem. Nie ma drgawek ani upadku
ciała. Po ustaniu napadu powraca do swojego zajęcia i często nie
zdaje sobie sprawy z chwilowego zaniku świadomości.
Niekiedy mamy do czynienia z napadami mioklonicznymi, podczas
których następują szybkie skurcze mięśni w różnych grupach
mięśniowych. Chory może wówczas tracić przytomność
(ale nie zawsze).
Z kolei w tzw. napadach akinetycznych razem z utratą przytomności ma
miejsce nagłe zwiotczenie mięśni oraz upadek ciała.
Napady padaczkowe (często mieszane)
mogą mieć jeszcze inne warianty kliniczne,
zwłaszcza w padaczce wieku dziecięcego (np.
w zespole Westa, zespole Lennoxa-Gastaut, zespole Doose i innych).
Jeden atak to nie choroba
Jednorazowy napad drgawek z utratą przytomności nie stanowi
drgawek mogą pojawiać się w związku z innymi schorzeniami oraz
zaburzeniami metabolicznymi (np. w
związku z hipoglikemią, tężyczką itp.).
U dzieci natomiast (częściej u
chłopców do 5. roku życia) mogą występować
tzw. drgawki gorączkowe, które najczęściej ustępują samoistnie
(w ok. 3% przypadków przechodzą w
napady typu padaczkowego).
Nie należy również traktować jako napadów padaczkowych drgawek
występujących u noworodków. Przyczyną drgawek w tym wieku jest
zmęczenie okołoporodowe, przemijające zaburzenia metaboliczne,
niekiedy predyspozycje rodzinne (np.
tzw. łagodne drgawki noworodków)
Jeżeli jednak napady drgawek wykraczają poza okres noworodkowy i
wczesnoniemowlęcy - wówczas należy brać pod uwagę możliwość
zakwalifikowania tych napadów jako padaczkowe.
Jak rozpoznać
padaczkę
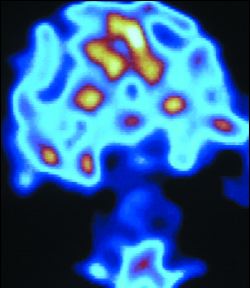
Z padaczką mamy do czynienia dopiero wtedy, gdy napady powtarzają
się często
i towarzyszą im zmiany napadowe w EEG (także
w okresie między napadami).
W rozpoznaniu padaczki bardzo pomocne są metody aktywacyjne EEG (fotostymulacja,
hiperwentylacja), a zwłaszcza badania przeprowadzone u
pacjenta w czasie snu po źle przespanej nocy (budzenie)
oraz wydłużenie czasu badania niekiedy do kilkunastu godzin
z możliwością obserwacji zachowywania się pacjenta (wideo-EEG).
Należy tu jednak dodać,
że prawidłowy zapis EEG nie wyklucza padaczki, wymaga natomiast
powtórzenia go przy zastosowaniu opisanych metod aktywacyjnych.
Istotne znaczenie ma tu wywiad zebrany od pacjenta i jego
najbliższego otoczenia.
Dzięki temu można określić rodzaj
obserwowanych napadów i towarzyszące im
zachowanie chorego, a więc
charakter napadu, długość jego trwania, stopień
zaburzeń
świadomości, inne objawy ze strony układu nerwowego itp.
Dużą rolę odgrywa tu badanie neurologiczne, które może wykazać wiele
objawów
(niedowłady lub porażenia kończyn,
nerwów czaszkowych, zaburzenia równowagi itp.),
a także
badanie okulistyczne mogące wykluczyć (lub
potwierdzić) tarczę zastoinową
na dnie oka, która występuje
przy wzmożonym ciśnieniu śródczaszkowym,
np. w przypadku guza mózgu.
W celu ustalenia przyczyny występowania napadów padaczkowych oprócz
badania
EEG konieczne jest wykonanie tomografii komputerowej (lub
rezonansu magnetycznego),
zwłaszcza u pacjentów źle reagujących na dotychczas stosowane
leczenie oraz w przypadku postępu choroby (np.
występowania nowych objawów w kolejnym badaniu neurologicznym).
Do rzadziej stosowanych metod diagnostycznych padaczki należy
arteriografia, która ma znaczenie zwłaszcza przy podejrzeniu wady
naczyń mózgowych. Przeprowadza się także badanie płynu
mózgowo-rdzeniowego, mające na celu wykluczenie procesu zapalnego
mózgu
i opon mózgowo-rdzeniowych, krwawienia podpajęczynówkowego itp.
Niekiedy wykonuje się również badania biochemiczne, aby wykluczyć
tężyczkę, hipoglikemię i genetycznie uwarunkowane zaburzenia
metaboliczne (głównie u dzieci).
Leczenie
farmakologiczne

Leczenie ma głównie na celu zahamowanie występowania napadów
padaczkowych.
Należy tu przypomnieć, że powtarzające się napady mogą stanowić
przyczynę dalszego uszkodzenia ośrodkowego układu nerwowego i
doprowadzić do urazów czaszki, zespołu niedotlenienia i innych
zaburzeń metabolicznych w czasie trwania napadu itp. Zapobieganie
występowaniu napadów padaczkowych można osiągnąć przy zastosowaniu
jednego lub kilku leków w możliwie najniższych skutecznych dawkach i
możliwie najmniejszych towarzyszących im działaniach niepożądanych (np.
toksycznych).
Leczenie powinno w zasadzie rozpoczynać się poprzez podawanie
jednego leku
(choć u dzieci
monoterapia rzadko ma zastosowanie), biorąc pod uwagę rodzaj
podaje się stopniowo, zaczynając od małych dawek, aby zwiększając je
po ok. 2-3 tygodniach, dojść do pełnej dawki terapeutycznej.
Jeżeli nie ma efektów leczniczych po wprowadzeniu jednego leku,
często zachodzi konieczność podania więcej niż jednego leku lub/i
wymiany leku poprzednio zastosowanego. Wymianę tę należy
przeprowadzać także ostrożnie i stopniowo.
W czasie leczenia oznacza się stężenia leku we krwi. Ma to miejsce
zwłaszcza przy braku poprawy klinicznej mimo dużych dawek leków, a
także przy wystąpieniu objawów toksycznych przy niewielkich dawkach
leków.
Około 80% pacjentów z padaczką można skutecznie leczyć. U ponad 20%
chorych -
mimo leczenia farmakologicznego - nie udaje się w pełni opanować
napadów. Wśród przyczyn braku efektu terapeutycznego wymienia się
nieodpowiedni dobór leku (leków),
ich nieregularne stosowanie i w zbyt małych dawkach, a zwłaszcza
bez porozumienia się w tej sprawie z lekarzem).
Pacjent z padaczką powinien ściśle wypełniać wskazówki lekarza (neurologa),
zwłaszcza
w odniesieniu do decyzji zaprzestania leczenia. Ostrożną
okresie 2-3 lat od ostatniego napadu, kontrolując zapis
EEG i zmniejszając stopniowo dawkę leku (leków)
przez okres kilku miesięcy. Należy tu dodać, że zmiany w zapisie EEG
leków i niewystępowaniu napadów padaczkowych.
Obecnie istnieje duża liczba różnych leków stosowanych u pacjentów z
padaczką. Możliwości lecznicze w tej dziedzinie w ostatnich latach
znacznie zwiększyły się poprzez wprowadzenie wielu nowych
preparatów.
Kiedy wkracza
neurochirurg

Jednak przy braku efektów terapeutycznych, mimo stosowania wielu
kolejnych leków,
a zwłaszcza przy stwierdzeniu zespołu uciskowego (guz, krwiak mózgu
itp.) ewentualnie
zespołu zogniskowanego w mózgu (np. blizny pourazowej), istnieją
wskazania do leczenia neurochirurgicznego.
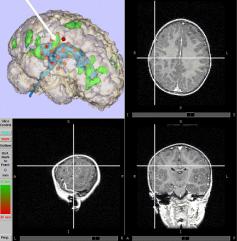
Duże znaczenie diagnostyczne ma tu tomografia emisyjna (PET, SPECT),
która umożliwia dokonanie oceny stanu krążenia krwi i metabolizmu
mózgowego w czasie napadów padaczkowych i w okresach
międzynapadowych. Pozwala ona na precyzyjne umiejscowienie
w mózgu obszaru zmienionego patologicznie, odpowiedzialnego za
uzupełnionych o rezonans magnetyczny
i badania elektroencefalograficzne lekarz może podjąć decyzję o
interwencji neurochirurgicznej, która pomoże w usunięciu przyczyny
napadów padaczkowych.
Napady u
dzieci i dorosłych
Napady padaczkowe mogą występować w każdym wieku. Około 4-5% osób
przynajmniej jeden raz w życiu ma napad uogólnionych drgawek z
utratą przytomności. Jest on spowodowany różnymi przyczynami i nie
upoważnia do rozpoznania padaczki, albowiem nie powtarza się więcej.
Wiadomo także, że u co 10. człowieka można wykazać zwiększoną
gotowość drgawkową.
Napady padaczkowe szczególnie często występują u dzieci: w 30%
przypadków napady padaczki ujawniają się już przed 4. rokiem życia,
w ok. 50% - przed ukończeniem 10. roku życia, a w ok. 70% - przed
ukończeniem 15. roku życia. Po 25. roku życia pierwsze napady
padaczkowe występują w ok. 15%, natomiast po 50. roku życia - w ok.
2%.
Jakie są
przyczyny choroby?
Padaczkę objawową mogą wywołać:
-uszkodzenia mózgu w okresie życia płodowego powstałe w wyniku
infekcji wewnątrzłonowych matki, wad układu nerwowego, przewlekłych
chorób matki w okresie ciąży (m.in.
nie wyrównanej wady serca, niedokrwistości, cukrzycy), a
także przyjmowania szkodliwych substancji o typie narkotyków,
palenia papierosów, również w związku
z przewlekłym alkoholizmem,
naświetlaniami promieniami rentgenowskimi czy
krwawieniami z dróg
rodnych;
-uszkodzenia mózgu w czasie nieprawidłowo przebiegającego porodu
oraz występujące
już po urodzeniu się dziecka, a także u osób
dorosłych, np. w wyniku zapalenia mózgu
i opon mózgowo-rdzeniowych, urazów czaszki, krwiaka lub guza mózgu
itp.
-choroby uwarunkowane genetycznie, np. fakomatozy (dysplazje
ektomezodermalne), genetycznie uwarunkowane zaburzenia
metaboliczne, a także formy padaczki uwarunkowanej genetycznie, np.
młodzieńcza padaczka miokloniczna, łagodna padaczka rolandyczna,
zespół sprzężony z chromosomem X (tzw.
zespół kruchego X), dziecięce i młodzieńcze napady
nieświadomości.
Natomiast w przypadku tzw. padaczki skrytopochodnej (tzw.
samoistnej) przy obecnym stanie wiedzy i diagnostyce nie
można ustalić przyczyn choroby.
Czy wiesz,
że...
-Osoby chore na padaczkę powinny prowadzić normalny tryb życia i
brać aktywny udział w życiu społecznym i zawodowym. Nie można ich
pozbawiać szansy na normalne życie.
-Wystąpienie napadu padaczkowego jest trudne do przewidzenia (niekiedy
przed napadem pojawia się tzw. aura). Wiadomo jednak, że
napady mogą być prowokowane przez przemęczenie, błyski świetlne,
nagłe zdenerwowanie, stres, alkohol.
-Napady mogą występować z różną częstotliwością - kilka i więcej w
ciągu dnia lub kilka podczas całego życia. Małe napady są zazwyczaj
częstsze niż duże.
-Pojedynczy napad w zasadzie nie stanowi istotnego zagrożenia dla
chorego. Niebezpieczeństwo może być związane z miejscem wystąpienia
ataku, a więc w kąpieli, na dużej wysokości, podczas jazdy
samochodem czy pracy ostrymi narzędziami.
-Częste napady, zwłaszcza duże, są niekorzystne dla układu
nerwowego, gdyż powodują jego niedotlenienie, mogą wywołać obrzęk, a
nawet być przyczyną zgonu. Dlatego też konieczne jest systematyczne,
zgodne z zaleceniami lekarza, przyjmowanie leków, które
przeciwdziałają napadom.
-Szczególnie groźny jest tzw. stan padaczkowy, który występuje
wówczas, gdy seria napadów przedłuża się powyżej 30 minut albo gdy
małe napady kumulują się w krótkim czasie i przechodzą następnie w
duże napady.
Jak pomóc choremu podczas napadu?
(LINK! Padaczka - Pierwsza
Pomoc)
-Należy zabezpieczyć go przed upadkiem, skaleczeniem, potłuczeniem
głowy i tułowia oraz urazami spowodowanymi uderzeniami kończyn o
twarde podłoże.
-Nie trzeba krępować ruchów chorego ani na siłę otwierać
zaciśniętych szczęk. Podczas trwania napadu należy pozostawić
chorego w spokoju i w żadnym przypadku nie podawać mu płynów (ani
leków doustnych).
-Po napadzie w zasadzie nie podaje się dodatkowych leków
przeciwpadaczkowych czy uspokajających. Jeżeli jednak wystąpi tzw.
stan padaczkowy chorego należy natychmiast odwieźć do szpitala (najlepiej
wezwaną w tym celu karetką pogotowia).

|

